بیماری های شایع زنان را بشناسید!
سلامتی بالاترین نعمت انسانی است که بسیار حائز اهمیت می باشد. اما با این وجود افرادی هستند که نسبت به سلامتی خود بی اهمیت هستند، این در حالی است که امکان بیمار شدن هر فرد وجود دارد. همان طور که می دانید؛ بهتر است در صورت مشاهده هر گونه علائم و نشانه های بیماری بدون اتلاف وقت به متخصص زنان و زایمان مراجعه نمایید تا با تشخیص به موقع از پیشرفت بیماری بکاهیم و به فکر درمان مناسب باشیم.
در این مقاله قصد داریم به بررسی بیماری های شایع زنان بپردازیم. برای آشنایی با انواع بیماری ها با ما همراه باشید…

بیماری های شایع زنان را بشناسید!
بیماری های شایع زنان کدامند؟
بیماری های شایع زنان انواع مختلفی دارند که هر کدام نشانه ها و درمان های خاص خود را دارند، که در ادامه به شرح هر کدام از آن ها می پردازیم.
سندرم آشرمن یا چسبندگی رحمی
سندرم آشرمن یا چسبندگی رحم نوعی بیمار رحمی است که نادر می باشد و معمولا به دنبال عفونت های رحم، زایمان، باقی ماندن جفت، تروماها به لایه ی داخلی رحم، انجام اعمال جراحی مثل کورتاژ یا برداشتن فیبروم ها، سزارین و … ممکن است ایجاد شود.
در این حالت، بافت زایایی داخل رحم بنام آندومتر معمولا در طول سیکل قاعدگی رشد می کند و اگر فرد باردار نشود فرو می ریزد، در مواردی دچار مشکل شده و آن بافت رشد نمی کند. حال اگر این میزان خفیف باشد و علائمی خاصی نداشته باشد نیازی به درمان نخواهد داشت. ولی اگر شدید باشد، حتی نیاز به جراحی و برداشتن این چسبندگی ها هست. معمولا در نوع شدید بیشتر از ۷۵ درصد سطح آندومتر یا لایه های زایایی رحمی صدمه دیده است.
علائم چسبندگی رحم
علائم بیماری چسبندگی رحم شامل موارد زیر است:
- خونریزی های نامنظم رحمی
- قطع و یا کم شدن سیکل های قاعدگی
- دردهای لگنی
- سقط
- ناباروری
لازم به ذکر است؛ در صورت داشتن هر کدام از این نشانه ها حتما به متخصص زنان و زایمان مراجعه نمایید تا با تشخیص دقیق به درمان بیماری بپردازیم.
تشخیص چسبندگی رحم
هیستروسکوپی
بهترین روش تشخیص هیستروسکوپی هست، هیستروسکوپ وسیله ای است که از راه واژن وارد رحم می شود. بر سر دستگاه هیستروسکوپ دوربینی تعبیه شده است که امکان مشاهده داخل رحم را برای متخصص زنان و زایمان فراهم می آورد و در صورت تشخیص چسبندگی می توانیم به رفع آن بپردازیم.
هیستروسالپنگوگرام
البته روش های دیگری برای تشخیص چسبندگی رحم وجود دارد، روشی مانند؛ هیستروسالپنگوگرام که با زدن ماده حاجب از پایین به داخل رحم و گرفتن عکس رادیوگرافی می توان به تشخیص بیماری کمک نمایید.
سونوهیستروگرافی
سونوهیستروگرافی یکی دیگر از روش های تشخیصی است که در واقع به منظور تشخیص سونوگرافی همراه با تزریق ماده به داخل رحم انجام می گیرد.
کیست های رحم و تخمدان
به طور نرمال هر خانم دارای دو تخمدان می باشد که وظیفه ترشح هورمون ها از جمله استروژن، پروژسترون و تولید تخمک برای باروری ات.
کیست های تخمدان اغلب بدون علامت هستند و در تمام سنین امکان ایجاد کیست تخمدان وجود دارد و اگر نوزاد یا یک خانم جوان در صورتی که به کیست تخمدان مبتلا شده است نباید تعجب کرد چون احتمال ایجاد کیست در هر سنی وجود دارد.
علائم کیست تخمدان
اکثر کیست ها بدون علامت اند و اکثرا کیست های ساده ای هستند که معمولا نیاز به اقدام خاصی ندارند و با پیگیری خود به خود از بین می روند، اگر کیستی علامت دار شود با چه نشانه های همراه خواهد بود.
احساس درد در نواحی مختلف همچون؛ کمر، کشاله ران، شکم و احساس درد در زمان تماس جنسی و دفع مدفوع، احساس سنگینی و توده داخل شکم، احساس نفخ، خونریزی نامنظم و پیچ خوردگی تخمدان؛ در صورتی که کیست تخمدان خیلی بزرگ باشد و شرایط خاصی داشته باشد می تواند موجب پیچ خوردگی تخمدان شود بدین معنا که تخمدان حول محور لوله رحمی بچرخد و در واقع این عارضه می تواند موجب ایجاد درد شود.
تشخیص کیست تخمدان
معاینه
اولین قدم تشخیص بیماری کیست تخمدان، معاینه شکم و واژینال است، اگر کیست علامت دار شده باشد، معمولا شکم دردناک است و در معاینه اگر اندازه آن کوچک نباشد می توان به وجود آن پی برد.
تصاویر رادیولوژی
قدم دیگر تشخیص بیماری کیست تخمدان، استفاده از روش های تشخیصی رادیولوژی می باشد. اولین قدم سونوگرافی است و در صورت نیاز انجام سی تی اسکن ضروری خواهد بود. در واقع با سونوگرافی می توان پس از سه ماه کیست ها را بررسی نمود، تا مشخص شود کدام کیست نیاز به جراحی دارد و کدام با درمان های دارویی بهبود می یابد.
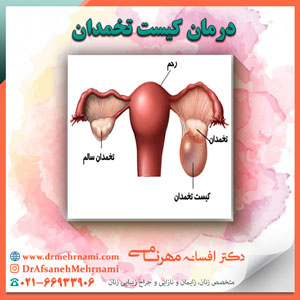
درمان کیست تخمدان
بررسی نوع کیست تخمدان و درمان آن
برای اینکه مشخص شود هر کیست در کدام دسته قرار دارد بایستی به چند نکته توجه کنیم؛ علائم بالینی، سن فرد، یافته های رادیولوژیک در اقدامات رادیولوژی و یافته های آزمایشگاهی است.
خانمی که در سن یائسگی دچار کیست تخمدان شده است، بررسی می بایست خیلی دقیق تر انجام شود؛ زیرا معمولا در این سن احتمال وجود کیست تخمدان ساده بسیار کم است؛ در یافته های بالینی یا معاینه اگر درد شدید وجود داشته باشد و دچار علائم حیاتی همچون؛ سرگیجه، افت فشار، تب و احتمال خونریزی داخل شکمی باشد؛ در واقع این موارد اورژانسی است و بایستی فرد بستری شده و تحت نظر باشد و سریعا جراحی انجام گیرد.
قدم بعدی بررسی یافته های رادیولوژیک است، در صورتی که کیست ساده باشد، تنها به بیمار توصیه می شود تا سه ماه بعد مجدد مراجعه نماید تا مورد بررسی قرار بگیرد، در واقع کیستی که دیواره آن نازک بوده و تک شاخه ای است و معمولا داخل این نوع کیست ها مایع ساده بوده و جسم جامد وجود ندارد و اندازه آن زیر هشت الی ده سانت است و به طور معمول این نوع کیست ها در یک تخمدان اتفاق می افتد؛ در صورتی که فرد این علائم را نداشته باشد و قبل از یائسگی به آن مبتلا شده باشد، بهتر است سه ماه تحت نظر قرار گرفته شود.
گه گاه سوال می شود، چرا جهت درمان از قرص ال دی استفاده می کنند؟ در واقع قرص ال دی به منظور جلوگیری از ایجاد کیست جدید مصرف می شود و معمولا کیستی که ساده است می بایست بدون هیچ گونه اقدام خاصی خود به خود از بین رود.
در صورتی که فرد مشکلی و علامتی دارد بهتر است به پزشک مراجهه نمایید و در غیر این صورت زمان مراجعه سه ماه بعد انجام شود تا بررسی های رادیولوژیک صورت گیرد. اما اگر کیستی ساده نباشد و دوطرفه باشد، داخل آن اجزای جامد دیده شود و اندازه آن بیش از ده سانت باشد و علائم بالینی همانند درد شدید یا خونریزی داخل کیست داشته باشد، معمولا بهتر است این موارد بیشتر مورد بررسی قرار گیرد.
اگر بیمار از نظر علائم بالینی، سونوگرافی و بررسی های رادیولوژیک مشکلی نداشته باشد، برای آن یک آزمایش تجویز می شود بنام تومور مارکرها، تومور مارکرها بیشتر تعیین می کنند نوع کیست خوش خیم یا بدخیم است و در صورتی که بدخیم باشد بایستی بررسی های بیشتری بر روی آن انجام شود، اما اگر خوش خیم باشد جهت درمان کیست تخمدان می بایست بررسی های بیشتری صورت گیرد.
سرطان تخمدان
سرطان تخمدان یک بیماری است که در اکثر موارد بدون علامت است و معمولا دیر متوجه این بیماری می شویم و زمانی به متخصص زنان و زایمان مراجعه می کنیم که سرطان خیلی پیشرفته است. شایعترین زمان ابتلا به سرطان تخمدان پس از سن یائسگی است، تقریبا سی درصد توده های تخمدانی در خانم های یائسه می تواند بدخیم باشد، در حالی که قبل از یائسگی این رقم هفت درصد است. شایعترین نوع سرطان تخمدان، سرطان اپی تریال تخمدان است.
عوامل بروز سرطان تخمدان
عوامل متعددی می تواند منجر به بروز سرطان تخمدان شود؛ به طور معمول ناباروری، درمان های ناباروری و داشتن تعداد کم فرزند از عواملی است که سبب بروز این بیماری می شود. هر بار که فردی باردار می شود، بارداری اول از نظر ابتلا سرطان تخمدان اثر حفاظتی دارد و حدود چهار دهم این ریسک کاهش می یابد.
مصرف قرص های جلوگیری از بارداری می تواند خطر ابتلا به سرطان تخمدان را کاهش دهد، زیرا با مصرف این نوع داروها یک حالت شبه حاملگی ایجاد می شود و خطر ابتلا به بیماری سرطان را کاهش می دهد.
آیا سرطان تخمدان ارثی است؟
یکی از سوالات شایع در میان افراد این است که آیا سرطان تخمدان ارثی است؟ ولی لازم است بدانید که اکثر سرطان های تخمدان ارثی نبوده و تنها پنج تا ده درصد موارد ارثی است و تقریبا همان جهش ژنتیکی که در ابتلا در سرطان پستان وجود دارد، در سرطان تخمدان دیده می شود.
آیا تستی برای انجام تشخیص سرطان تخمدان وجود دارد؟
یکی دیگر از سوالات شایع آیا مشابه تست پاپ اسمیر، تستی وجود دارد تا بتوان زودتر به تشخیص سرطان تخمدان پرداخت؟
متاسفانه تستی مشابه به تست پاپ اسمیر وجود ندارد ولی می توان در فردی که مشکوک به این بیماری است با استفاده از تومور مارکر CA125 به تشخیص زودتر پرداخت. زیرا هر چقدر زودتر تشخیص داده شود و فرد در درجات پایین تر ابتلا باشد درمان بهتری می توان انجام داد و نتیجه بهتری حاصل می شود.
درمان سرطان تخمدان
درمان سرطان تخمدان جراحی وسیع، شیمی درمانی و کمک از رادیوتراپی است. فردی که می تواند این کار ها را به درستی مدیریت کند؛ متخصص زنانی است که فوق تخصص انکولوژی دارد. بدین معنا که اگر فردی به این بیماری مبتلا باشد بهتر است به انکولوژیست مراجعه نمایید تا درمانی دقیق تر صورت گیرد.
فیبروم های رحمی
فیبروم یا میوم رحمی از شایعترین توده های خوش خیم رحمی است. البته فیبروم ها تنها در رحم اتفاق نمی افتد و ممکن است در تخمدان ها هم به وجود آید. حتی ممکن است فیبروم ها در رباط ها و لیگامان های که رحم را نگه می دارد و در دهانه رحم هم دیده شود.
علت ایجاد فیبروم های رحمی
علت به وجود آمدن فیبروم های رحم کاملا مشخص نیست اما مسائلی همچون ژنتیک، تغذیه، سن و نژاد بر روی آن ها تاثیر دارد.
افرادی که بالای سی سال هستند و نژاد افریقایی و آمریکایی دارند، افرادی که مصرف گوشت قرمز آن ها بسیار زیاداست، همچنین مصرف برخی داروها همچون داروهای ضد بارداری و حاوی پروژسترون زیاد، حاملگی های متعدد و اضافه وزن تمامی این ها می تواند فرد را مستعد فیبروم و یا میوم نمایید. ولی بهتر است بدانید که علت خالص را نمی توان هیچ وقت پیدا کرد.
خیلی از زنان فیبروم و یا میوم دارند ولی تمامی فیبروم ها نیازی به درمان و جراحی ندارند. فیبروم های که اندازه کوچکی دارند یا اینکه علامت ندارند و علائمی همچون درد لگنی، خونریزی شدید، تماس جنسی دردناک، لک بینی بین قاعدگی ها ایجاد نمی کنند و در کل مشکلی برای فرد ایجاد نمی کنند و به صورت تصادفی در سونوگرافی یافت می شود. این نوع فیبروم ها نیاز به بررسی هر سه الی شش ماه یک بار با سونوگرافی دارند.
بدین معنا که درمان خاصی نمی خواهند ولی اینطور نیست که رهاشان کنیم، باید مرتب چک شوند زیرا ممکن است بعضی از فیبروم ها حالت بدخیمی یا سرطانی داشته باشند که اگر بدخیمی در آن ها باشد رشد آن ها سریع خواهد بود ولی همان طور که ذکر شد اکثر آن ها خوش خیم می باشند.
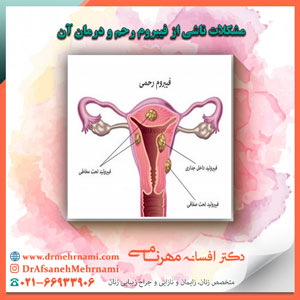
مشکلات ناشی از فیبروم رحم و درمان آن
انواع فیبروم های رحمی
انواع فیبروم ها در جاهای مختلفی می توانند ایجاد شوند و علائم مختلفی دارد، که عبارت است از:
فیبروم ساب موکوزال
فیبرومی که در بافت آندومتر یا لایه داخلی غددی رحم به وجود آید به آن فیبروم ساب موکوزال می گویند. در صورتی که این نوع فیبروم ها با علائمی همچون؛ خونریزی نامنظم، خونریزی سنگین، لکه بینی های فواصل قاعدگی و حتی ایجاد ناباروری و سقط همراه باشند بهتر است برداشته شوند.
فیبروم های اینترامورال
فیبروم های که در ضخامت عضله رحم به وجود می آیند که به آن ها فیبروم های اینترامورال می گویند. در صورتی که این نوع فیبروم ها خیلی بزرگ نباشند، به لایه آندومتر فشار وارد نکنند و علائم همچون خونریزی و درد ایجاد نکنند نیازی به درمان نخواهد بود و تنها بهتر است هر سه تا شش ماه یکبار مورد بررسی و چکاپ قرار گیرند.
فیبروم های ساب سروزال
فیبروم های که در سطح رحم داخل شکم هستند معمولا به آن ها فیبروم های ساب سروزال می گویند. این نوع فیبروم ها اگر اندازه بزرگ داشته باشد می توانند با ایجاد فشار به روده منجر به بروز بیماری یبوست شوند، ممکن است مشکلات ادراری ایجاد کنند و فشار به لوله های حالب یا کلیه بیاورند، که اگر به این حد برسد نیاز به بررسی بیشتر خواهد داشت.
درمان فیبروم های رحمی
روش های درمانی متعددی برای درمان فیبروم رحم وجود دارد، فیبرومی که بسیار بزرگ است یا مشکوک به بدخیمی است باید مورد جراحی قرار بگیرد.
در صورتی که خونریزی ها و دردهای لگنی سنگین وجود داشته باشد در صورتی که مشکوک به بدخیمی نباشیم جهت درمان می توانیم از داروهای مختلف استفاده نماییم.
داروهای که در واقع جلوی تولید استروژن را که هورمونی است و می تواند جلوی بزرگ تر شدن فیبروم را بگیرد. انواع داروها و آمپول ها استفاده می شود. بعضی از امپول ها هست که ترشح هورمون ها را کنترل می کند و یک یائسگی موقت ایجاد می کند که باعث می شود تا فیبروم ها کنترل شود.
از داروهای دیگر همچون؛ انواع پروژسترون ها، آی یو دی میرنا می توان استفاده کرد. آی یو دی میرنا، آی یو دی است که داخل رحم گذاشته می شود، در واقع با قرار دادن آن در رحم می توان از بارداری و آزاد شدن پروژسترون پیشگیری نمود و در نهایت اگر این روش های درمان موثر نباشد و یا اگر فیبروم ها خیلی بزرگ باشد، درمان به صورت جراحی لاپاراتومی و لاپاراسکوپی انجام می شود که انتخاب روش درمان با توجه به شرایط بیمار و تشخیص متخصص زنان و زایمان صورت می گیرد.
تنبلی تخمدان
به طور طبیعی در طول دوره سیکل قاعدگی بین غده های هیپوتالاموس و هیپوفیز مغز، همچنین رحم و تخمدان هماهنگی های وجود دارد. ترشح تعدادی هورمون از مغز منجر می شود تا فولیکول ها در تخمدان آماده شوند تا در نهایت یک یا دو فولیکول بالغ شده و آزاد شود. در عین حال رحم تحت تاثیر همان هورمون ها ضخامت پیدا می کند و ترشحات آن زیاد می شود. در حقیقت رحم آماده می شود تا فولیکول ها آزاد و با اسپرم ترکیب شود و برای لانه گزینی جنین شرایط مساعدی را فراهم آورد.
در صورتی که اسپرم و تخمک آزاد شده با یکدیگر ترکیب شود بارداری اتفاق می افتد و در غیر این صورت دیواره رحم فرو می ریزد و سیکل قاعدگی رخ می دهد. هر عاملی می تواند منجر به عدم تخمک گذاری شود و این امر سبب نامنظم شدن سیکل قاعدگی می شود.
یکی از بیماری های شایع در میان زنان که این حالت را ایجاد می کند، سندرم تخمدان پلی کیستیک یا به اصطلاح عوام تنبلی تخمدان می باشد. در صورتی که برخی از آنزیم ها کم باشد، فولیکول ها آزاد نشده و این روند اتفاق نمی افتد.
در ضمن این بیماری جنبه ژنتیکی دارد و خیلی از اوقات این بیماری در خانواده آن فرد همانند مادر، دختر، خواهر و خاله مشاهده می شود.
علائم بالینی سندرم تخمدان پلی کیستیک
- اضافه وزن
- موهای کم پشت و نازک
- جوش زدن صورت
- قاعدگی های دیرهنگام یا خونریزی های شدید قاعدگی
- افزایش ضخامت رحم
- دیر باروری یا ناباروری
- ابتلا به دیابت، دیابت بارداری و فشار خون بالا
- موهای زائد
ایجاد موهای زائد بر روی ناحیه چانه، کشاله ران، دور سینه، بین سینه (موهای زائد ضخیم بوده و با موهای پر پشت متفاوت است)
لازم است توجه نمایید، همان طور که ذکر شد یکی از علائم بیمای تنبلی تخمدان اضافه وزن و چاقی است ولی لزوما تمامی افراد مبتلا به تنبلی تخمدان چاق نیستند، بنابراین تعجب نکنید کسی لاغر است و از این بیماری رنج می برد.
تشخیص سندرم تخمدان پلی کیستیک
یکی از ساده ترین روش های تشخیص سونوگرافی است. به طور معمول در زمان انجام سونوگرافی فولیکول های زیادی در محیط تخمدان قابل مشاهده خواهد بود.
طبیعتا افراد مبتلا به این بیماری دارای تخمدان های بزرگ و صدفی شکل هستند و احتمال بالا بودن هورمون های جنسی و هورمون های مردانه در آن ها وجود دارد. در نهایت مجموع این عوامل سبب تشخیص ابتلا به این بیماری می گردد.
افراد مبتلا به تنبلی تخمدان باید چه کار کنند؟
مهمترین کاری که هر فرد مبتلا به این بیماری بایستی به آن دقت نمایید، تغییر سبک زندگی است. در صورتی که دچار اضافه وزن هستید بهتر است سعی نمایید تا وزن خود را در حد متناسب حفظ کنید. فعالیت های ورزشی را در برنامه روزمره خود بگنجانید. حداقل هفته ای سه مرتبه پیاده روی و یا هفته ای یک بار حدود یک الی دو ساعت ورزش نمایید. از غذاهای فست فود، مواد چرب و شیرین دوری نمایید و به جای آن ها از لبنیات، سبزیجات، میوه های تازه و گوشت سفید استفاده کنید.
در کنار تغییر سبک زندگی ما می توانیم از داروهای هورمونی بهره بگیریم. بسیاری از خانم ها هستند که با کمک مصرف قرص ها و آمپول های خوراکی پروژسترون سعی دارند تا قاعدگی برای آن ها اتفاق افتد.
تعدادی از داروها هستند که می توانند کمبود آنزیمی را گاهی اوقات جبران کند. یکی از داروهای شایع که مورد استفاده قرار می گیرد متفورمین است که البته مثل گذشته به این دارو توجه نشده است و قبلا بیشتر مورد استفاده قرار می گرفت که علاوه بر کاهش قند خون می تواند سبب تحریک پذیری تخمدان می شد.
درمان موهای زائد
افراد مبتلا به سندرم تخمدان پلی کیستیک دارای موهای زائد هستند که معمولا درمان آن ها با کمک گرفتن از داروهای به نام اسپرولاکتون و دیگر داروها میسر می باشد ولی جالب است بدانید که درمان قطعی موهای زائد استفاده از لیزر است.
درمان سندرم تخمدان پلی کیستیک
افراد مبتلا به تنبلی تخمدان یا تخمدان پلی کیستیک، باید توجه داشته باشند، که اگر درمان را پیگیری نکنند در ریسک ابتلا به بعضی از سرطان ها همچون سرطان پستان، سرطان تخمدان و سرطان رحم می باشند.
تاثیر مصرف داروهای پیشگیری از بارداری بر روی باروری
یکی از سوالاتی که همیشه مراجعین مبتلا می پرسند این است که آیا استفاده از داروهای پیشگیری از بارداری برای درمان تخمدان تنبل به کار می برد، اثر سوء بر روی باروری می گذارد؟
به دلیل آنکه اکثریت افراد مبتلا به این بیماری در دوره سنی ۱۶ سال می باشند مادران یا خود فرد نگران این هستند که مصرف این نوع داروها تاثیر منفی داشته باشد و معمولا هنگام مصرف این دارو ها مقاومت دارند، در صورتی که باید گفت مصرف این داروها تاثیر منفی ندارد و اگر درمان نگردد اثر سوء روی باروری آن ها خواهد داشت. اثر سوء روی سایر قسمت های آن ها مثل رحم می گذارد، ریسک ابتلا به کنسرها و فشارخون و … بالا می رود. بنابراین زمانی که دارویی تجویز می شود بهتر است کامل و درست مصرف شود.
رابطه تنبلی تخمدان و کیست تخمدان
به طور معمول افراد مبتلا به تنبلی تخمدان، مستعد کیست های تخمدان هستند. زیرا در این افراد فولیکول به راحتی نمی تواند آزاد شود، لذا داخل تخمدان باقی می ماند و تبدیل به کیست می شود و این کیست ها ممکن است بزرگ و دردناک شوند، حتی در مواردی پاره شوند و نیاز به عمل اورژانسی پیدا کنند، بنابراین مرتب باید بیماری خود را پیگیری کنید تا به این حد نرسد و جالب است بدانید که مصرف قرص های جلوگیری می تواند به جلوگیری از ایجاد این گونه کیست ها کمک نمایید.
سرطان پستان
یک سوم از همه ی سرطان های زنان در کل دنیا را سرطان پستان تشکیل می دهد، این سرطان بعد از سرطان ریه شایعترین علت مرگ در زنان است. بیشتر خانم ها به این نوع سرطان مبتلا می شود و این بدان معنا نیست که مردان به این سرطان مبتلا نمی شوند. فقط زنان صد برابر امکان دارد که بیشتر مبتلا شوند.
پنجاه درصد از مردانی که مبتلا به سرطان پستان هستند، معمولا عامل ابتلا به این بیماری در آن ها ژنتیک می باشد. ژن های مسئول سرطان پستان brc1 و brc2 در آن ها یافت شده است.
علائم سرطان پستان
گاهی اوقات ممکن است فرد به صورت اتفاقی با لمس و معاینه توده متوجه بیماری خود شده باشد، همچنین ممکن است حین رادیولوژی متوجه وجود توده ای در سینه فرد شویم. اما علائم سرطان پستان در افراد به چه صورت است؟
به طور طبیعی هر گونه تغییر در پستان همانند؛ فرورفتگی پوست، فرورفتگی نوک پستان، تغییرات پوستی مانند: پوسته پوسته شدن، پوست پرتقالی شدن، جوش یا دملی که خوب نمی شود.
قرمزی غیرطبیعی و ترشحات از سینه، احساس توده از سینه تمامی این عوامل می تواند نشان دهنده ی سرطان پستان باشد.
ترشحات از سینه زمانی که سرطان پستان رخ داده بیشتر ترشحات خونی و یک طرفه است. یکی از علائم کمتر شایع درد است ولی به دلیل وجود یک سرطان تهاجمی، هر گونه درد مداوم بیشتر از دو هفته بهتر است که فرد به متخصص زنان و زایمان مراجعه نمایید تا مورد بررسی بیشتری قرار گیرد.
از دیگر علائم سرطان پیشرفته پستان عبارت است از:
وجود توده در نواحی زیر بغل، برجسته شدن غدد لنفاوی زیربغل، برجسته شدن بالای استخوان ترقوه وگردن، حتی تنگی نفس، سرفه، دردهای استخوانی، زردی و … تمامی این موارد علائم سرطان پیشرفته ای باشد که به سایر اعضای بدن متاستاز زده است. پس در این زمینه ها بایستی بررسی نماییم.
سن شیوع ابتلا به سرطان پستان
در رابطه با سن شیوع ابتلا به سرطان پستان بایستی گفت: کمتر از یک درصد از سرطان پستان ممکن است زیر ۲۵ سال اتفاق افتد، ولی پس از ۳۰ سالگی تا سن ۷۵ سالگی یک شیب تند وجود دارد که با افزایش سن احتمال ابتلا به سرطان پستان افزایش پیدا می کند.
امروزه در امریکا از هر هفت زن یک نفر به سرطان پستان مبتلا است این آمار وحشتناک بوده ولی از طرفی امیدوار باشید، با وجود شیوع این بیماری خوشبختانه امکان تشخیص زودرس از طریق معاینه، ماموگرافی و غربالگری وجود دارد. لذا امکان تشخیص زودهنگام این بیماری وجود دارد و با تشخیص به موقع درمان بهتر انجام خواهد شد.
نکته دیگری که باعث خوشحالی است، امروزه درمان های متعددی وجود دارد که می توان انجام داد تا بیماری بهبود یابد. تمامی جراحی ها منجر به حذف سینه نخواهد شد و فرد می تواند با حفظ پستان از این بیماری خلاص شود، البته تصمیم جراح در این زمان بسیار حائز اهمیت می باشد.
عوامل مستعد ابتلا به سرطان پستان کدام است؟
تغذیه
یکی از عوامل بسیار مهم تغذیه است. به طور معمول فردی که دچار اضافه وزن شده، با استروژن بالایی مواجه خواهد بود و همین امر خطر ابتلا به سرطان پستان را در آن ها افزایش می دهد.
همچنین مصرف مواد چرب، استعمال دخانیات و به ویژه مشروبات الکی در ابتلا به سرطان پستان موثر خواهد بود.
ژنتیک
پنج تا ده درصد سرطان های پستان پایه و اساس ارثی دارند، طبق تحقیقات انجام شده، تقریبا می توان گفت در زنانی که مبتلا به سرطان پستان شده اند بیست تا سی درصد ژنتیک دخیل است.
سابقه خانوادگی
اگر فرد در خانواده درجه یک مانند: خواهر و مادر قبل از سن یائسگی سابقه ابتلا به سرطان پستان داشته باشند، فاکتور ارث در این موارد قوی تر خواهد بود. حال اگر سرطان پستان در مادر و یا خواهر فرد دو طرفه باشد، در این مواقع احتمال ابتلا به سرطان بیشتر خواهد بود.
در مردان هم ژنتیک نقش بسیار مهمی دارد و پنجاه درصد مردانی که به این بیماری مبتلا شده اند، عامل ابتلا ژن سرطان پستان می باشند.
تشخیص سرطان پستان
در صورتی که فرد هیچ نشانه و علامتی نداشته باشد، بایستی از سنین ۴۰ تا ۵۰ سالگی هر یک تا دو سال یکبار ماموگرافی انجام شود.
نسج پستان در افراد مدل های مختلفی دارد و برخی دارای بافت های متراکم بوده و برخی دیگر که سابقه بارداری و شیردهی دارند تراکم کمتر خواهد بود. در صورت که نسج چربی در فردی بیشتر باشد امکان بررسی و تشخیص با ماموگرافی بیشتر خواهد بود. اما گاهی اوقات امکان دارد که بخشی از بافت ها به خوبی مشاهده نشود. لذا در این صورت انجام سونوگرافی ضروری و نیاز خواهد بود که در این موارد برای مشاهده کامل نسج انجام سونوگرافی توصیه می شود.
به تمام بانوان به ویژه افراد بالای ۴۰ سال توصیه می شود، هر ماه هفته دوم پس از اتمام سیکل قاعدگی خود را معاینه کنند. معاینه و خودآزمایی پستان را می توانید از متخصص زنان و زایمان آموزش ببینید.
در افرادی که ریسک ابتلا به این بیماری بیشتر خواهد بود. بهتر است هر شش ماه یک بار به پزشک مراجعه نمایند تا ایشان برایشان معاینه را انجام دهند.
ام آر آی چه نقشی در تشخیص سرطان پستان دارد؟
ام آر آی برای تمامی افراد توصیه نمی شود، افرادی که در معرض خطر هستند می بایست ام آر آی انجام دهند تا بررسی های بیشتر صورت گیرد. یا فردی که جراحی های زیبایی انجام داده امکان تشخیص با ماموگرافی وجود نخواهد بود لذا این افراد برای تشخیص دقیق تر باید ام آر آی انجام دهند. بنابراین انجام ام آر آی برای اشخاص خاصی توصیه می شود و برای تمامی افراد انجام آن ضروری نخواهد بود.
درمان سرطان پستان
درمان سرطان پستان همانند هر سرطان دیگری براساس شدت و درجه آن تعیین می شود، در ابتدا با بیوپسی های مختلف و یا در برخی موارد با اکسیژنال بیوپسی یا نمونه برداری از تومور در اتاق عمل و بررسی های لازم نوع درمان مشخص می گردد.
جراحی سرطان پستان و نوع روش جراحی با توجه به شرایط بیمار و تشخیص صلاح دید پزشک صورت می گیرد.
مسلما درمان های کمکی براساس درجات بیماری، سن و وضعیت هورمون های بدن فرد تعیین می شود و از شیمی درمانی، پرتودرمانی و هورمون درمانی هم می توان در کنار روش های جراحی برای درمان و بهبود بیمار استفاده نمود.
سرطان دهانه رحم
سرطان دهانه رحم چهارمین سرطان شایع در زنان و همچنین چهارمین علت مرگ و میر در اثر سرطان به شمار می آید.
علائم سرطان دهانه رحم
این بیماری معمولا بدین صورت است که در اکثر موارد بدون علامت است و به صورت اتفاقی در نمونه ها و تست های پاپ اسمیر قابل تشخیص خواهد بود و در صورتی که با علامت همراه باشد معمولا با علائمی همچون خونریزی های نامنظم، درد لگن، لکه بینی، درد در زمان تماس جنسی، کاهش وزن، کم خونی و ترشح مداوم خود را نشان دهد.
علل ابتلا به سرطان دهانه رحم
بیشتر از نود درصد موارد علت ایجاد سرطان دهانه رحم ویروس اچ پی وی یا زگیل تناسلی است. از علل دیگر که کمتر شایع است، شروع رابطه جنسی از سنین پایین، تعداد شرکای جنسی زیاد، سیگار، سیستم ایمنی ضعیف، بیماری های همچون ایدز که منجر به کاهش سیستم ایمنی ضعیف می شود و مصرف قرص های ضد بارداری می باشد.
تشخیص سرطان دهانه رحم
معمولا این نوع سرطان بدون علامت است ولی از طرفی باید خوشحال بود که روش های برای تشخیص و غربالگری این سرطان قبل از پیشرفت وجود دارد. معمولا یک ضایعه پیش سرطانی دهانه رحم، تا زمانی که بخواهد تبدیل به سرطان و بدخیمی شود حدود ده تا بیست سال طول می کشد و در این فاصله می توان با انجام تعدادی تست های غربالگری و چکاپ مرتب به تشخیص زودهنگام بیماری پرداخت و جلوی پیشرفت سرطان را گرفت.
تست پاپ اسمیر
اولین روش تشخیص سرطان دهانه رحم انجام تست پاپ اسمیر است. در این روش می توان با کمک یک برس مخصوص کوچک نمونه ای گرفته می شود و همراه با انجام تست پاپ اسمیر در صورت لزوم درخواست تست اچ پی وی صورت می گیرد. در صورتی که این دو تا تست همراه با هم انجام شود، بهتر است هر پنج سال یک بار آن ها را تکرار نمایید، اما اگر تست پاپ اسمیر به تنهای انجام شود هر دو تا سه سال یکبار تکرار آن کافی خواهد بود.
زمان مناسب انجام تست پاپ اسمیر
بهتر است که دو هفته از دوره قاعدگی گذشته باشد. همچنین فرد دو روز از برقراری رابطه جنسی اجتناب ورزد و از کرم های واژینال و سایر شستشو دهنده های واژینال استفاده نکند،ذسپس برای انجام تست پاپ اسمیر اقدام نمایید.
کولپوسکوپی
روش های دیگر تشخیص بیماری در صورت لزوم تشخیص متخصص زنان و زایمان وجود دارد که می توان به کولپوسکوپی و بیوپسی اشاره شود.
کولپوسکوپی دستگاهی است که در واقع شبیه به یک میکروسکوپ است، همان طور که در حالت خوابیده به پشت معاینه انجام می دهید این معاینه را با چشم مسلح با میکروسکوپ که نام آن کولپوسکوپ است انجام می شود. در واقع به دهانه رحم یک اسید ستریک زده می شود تا نقاطی که مشکوک است سفید شود، با کمک این میکروسکوپ می توانیم به تشخیص و مشاهده بیماری بپردازیم و در صورتی که نیاز باشد، با یک وسیله مخصوص بنام پانچ بیوپسی نمونه گرفته می شود.
پیشگیری از ابتلا به سرطان دهانه رحم
استفاده از واکسن ضد اچ پی وی یکی از بهترین روش های پیشگیری از ابتلا به سرطان دهانه رحم است زیرا همان طور که گفته شد بیش از نود درصد موارد عامل ابتلا به سرطان دهانه رحم ویروس اچ پی وی است. بنابراین این واکسن می تواند موجب مقاومت بدن فرد در برابر اچ پی وی شود و احتمال ابتلا کمتر خواهد بود.
زگیل تناسلی
بیش از صد مدل ویروس اچ پی وی داریم که تعدادی از آن ها کم خطر هستند که عامل ایجاد زگیل تناسلی اند و تعدادی از آن ها پرخطر، که ممکن است به ندرت تبدیل به بدخیمی های دهانه رحم، واژن، ناحیه ولو یا ورودی واژن و سرطان آلت تناسلی یا مقعد شوند، که در هر دو جنس هم مردان و زنان منجر به بروز سرطان شود.
واکسنی که در ایران وجود دارد ساخت داخل ایران نیست و از خارج وارد می شود، این واکسن علیه چهار مدل شایع است و شایع ترین تیپ های که می توانند بیماری ایجاد کنند، تیپ ۶، ۱۱، ۱۶ و ۱۸ است که ۶ و ۱۱ کم خطر و ۱۶ و ۱۸ پرخطر هستند.
این ها شایع ترین مدل های اچ پی وی هستند، که ممکن است بیماری ایجاد کنند و زمانی که این واکسن در سه نوبت زده می شود تقریبا بدن فرد بیش از نود درصد در برابر این ویروس مقاوم می شود.
درمان سرطان دهانه رحم
سرطان دهانه رحم درمان های مختلفی دارد. همانند هر سرطان دیگر باید درجه بندی شود و درجه بندی آن ها از یک تا چهار صورت می گیرد. درمان براساس درجه، سن، سیستم ایمنی بیمار و همین طور براساس نوع سرطان دهانه رحم روش درمان مشخص می شود. درمان در واقع ترکیبی از شیمی درمانی، پرتودرمانی و جراحی می باشد.
سرطان رحم
شایع ترین سرطان دستگاه تناسلی، سرطان رحم است.
به طور طبیعی رحم از سه لایه تشکیل شده است. لایه داخلی بنام لایه آندومتر که لایه غددی رحم است و در طول سیکل قاعدگی هورمون ها در آنجا فعالیت و رشد می کنند و در طول سیکل فرو می ریزند و قاعدگی اتفاق می افتد. این لایه همان لایه ای است که جنین در آن لانه گزینی کرده و رشد می کند.
لایه دیگر رحم لایه عضلات رحم و لایه سوم لایه صفاق رحم است، که همانند یک پرده رحم را دربرگرفته است. شایع ترین سرطان دستگاه تناسلی زنان، سرطان آندومتر رحم است که دو درصد از زنان کل دنیا در طول عمر خود به این سرطان مبتلا می شوند.
علائم سرطان رحم
از شایعترین علائم این بیماری خونریزی نامنظم و شدید رحمی، لکه بینی، لکه بینی بین قاعدگی ها می باشد. خوشبختانه همین علائم سبب می شود تا در مراحل اولیه بیمار به متخصص زنان و زایمان مراجعه نمایید تا درمان شود و همین امر موجب تشخیص زودهنگام سرطان می گردد.
امروزه امکاناتی فراهم شده که می توان برای درمان خونریزی های نامنظم و شدید رحمی از کورتاژ تشخیصی استفاده نمود، که این درمان در داخل اتاق عمل و یا به وسیله دستگاهی بنام پایپل بیوپسی در مطب بدون بیهوشی و درد زیاد می توان نمونه تهیه کرد و به آزمایشگاه فرستاده شود تا تشخیص صورت گیرد.
سرطان رحم برخلاف سرطان تخمدان که در اکثر موارد بدون علامت است و فرد متوجه نمی شود، با علائمی همچون خونریزی و ترشحات واژینال همراه خواهد بود که این علائم از شایعترین علائم این بیماری است و تنها در پنج درصد از موارد سرطان رحم بدون علامت می باشد. لازم است بدانید، خونریزی غیر طبیعی از هر عضو خطرناک بوده و بهتر است زمان مواجه با چنین مشکلی به متخصص مربوطه مراجعه نمایید.
عوامل مستعد کننده ابتلا به سرطان رحم
بچه دار نشدن
بارداری، یک اثر حمایتی و محافظتی دارد و در صورتی که سابقه بارداری داشته باشید ریسک ابتلا به این بیماری کمتر خواهد بود.
دیر یائسگی
معمولا سن متوسط یائسگی ۵۲ سالگی است، اگر دیر تر از این زمان فرد یائسه شود. مستعد ابتلا به سرطان رحم می باشد.
چاقی
در صورتی که فرد اضافه وزن بیش از ۹- ۲۳ کیلو داشته باشد، سه درصد احتمال اینکه به این بیماری مبتلا شود وجود دارد، اگر این اضافه وزن بیشتر از ۲۳ کیلو باشد احتمال ابتلا تا ده درصد افزایش می یابد.
چرا چاقی مهم است، زیرا بافت چربی بدن منبع تولید استروژن بوده و استروژن هورمونی است که در ایجاد سرطان دهانه رحم اهمیت دارد. بنابراین چاقی باعث افزایش استروژن در بدن می شود، لذا درمان با استروژن و تاموکسیفن احتمال ابتلا به سرطان دهانه رحم را افزایش می دهد.
دیابت
عامل دیگر که موجب افزایش ابتلا به این سرطان می شود بیماری دیابت است.
افزایش سن
به طور معمول با افزایش سن احتمال ابتلا به سرطان آندومتر رحم افزایش می یابد و نتیجه درمان ضعیف تر می شود.
پیشگیری از سرطان رحم
خوشبختانه سرطان رحم قابل پیشگیری است به دلیل آنکه این بیماری با علامت مهمی همچون خونریزی همراه است و هر گونه بی نظمی و غیرطبیعی بودن خونریزی می تواند موجب شود تا فرد به متخصص زنان و زایمان مراجعه نمایید. در این مواقع با انجام کورتاژ تشخیصی می توان به تشخیص بیماری پرداخت.
تمامی بانوانی که یائسه شده اند توجه نمایند که حتی یک قطره خون هم در این دوران غیر طبیعی است بنابراین در صورت مواجه به چنین مشکلی سریعا به پزشک مراجعه نمایید.
روش دیگر پیشگیری از ابتلا به این سرطان تغییر سبک زندگی و داشتن یک سبک زندگی سالم است. در صورتی که فرد سعی نمایید تا وزن خود را در حد تعادل نگه دارد و به انجام فعالیت های ورزشی بپردازد، می توانیم از ابتلا به این بیماری پیشگیری کنیم.
درمان سرطان رحم
ابتدا باید درجه سرطان مشخص شود، به همین منظور ابتدا شکم باز شده، رحم و تخمدان ها را خارج می کنیم، بررسی های لازم صورت می گیرد در صورتی که ضایعه ای مشکوک دیده شود به آزمایشگاه فرستاده می شود. قبل از آنکه ضایعه به آزمایشگاه ارسال شود، نمونه گیری صفاق گرفته شده و سپس به آزمایشگاه ارسال می شود. در نهایت منتظر شناسایی شدت بیماری می مانیم و براساس درجه بندی درمان صورت می گیرد.
در صورتی که درجه بندی یا شدت پایین باشد، درمان به روش هیسترکتومی یعنی برداشتن رحم با تخمدان ها، صورت می گیرد. اگر درجات بالاتر باشد از پرتودرمانی و شیمی درمانی می توان استفاده نمود.
درجه بندی سرطان ها
در سرطان ها درجه بندی بسیار مهم است. هر چه درجه ها پایین تر باشد پاسخ به درمان بهتر است و نوع درمان کم تهاجمی تر خواهد بود.
چهار درجه در کل سرطان ها داریم و این چهار درجه در سرطان ها بدین ترتیب است:
درجه یک
درجه یک مربوط به جسم رحم است و به طور معمول به گره های لنفاوی فرد نرسیده و همچنین به قسمت های دیگر سرایت نکرده است.
درجه دو
رحم و دهانه رحم درگیر است و سرایت به لنفاها و نقاط دیگر نداشته است.
درجه سه
رحم، دهانه رحم، واژن و گره های لنفاوی ممکن است درگیر باشد.
درجه چهار
متاسفانه علاوه بر تمام این ها ممکن است سرطان فرد پیشرفت داشته و به سمت مثانه، انتهای روده و حتی اندام های دورتر مثل ریه سرایت کرده باشد.
کلام آخر
در صورتی که هر مشکل مشکوک در سیکل قاعدگی داشتید بهتر است به متخصص زنان و زایمان مراجعه نمایید زیرا می توان بیماری را در درجات پایین تر درمان نمود و بیماری بی دردسر بهبود یابد.
برای کسب اطلاعات بیشتر به بهترین جراح زیبایی زنان در تهران مراجعه نمایید.


بدون دیدگاه